Zespół nerczycowy typowy dla różnych chorób jest obrazem klinicznym charakteryzującym się:
- obecność białek w moczu (białkomocz), które stają się pieniste
- zmniejszenie ilości białek we krwi (dysplotemia z hipoalbuminemią)
- pojawienie się uogólnionego obrzęku (obrzęku), początkowo na poziomie twarzy, a następnie rozciągniętego na inne miejsca ciała, takie jak stopy, kostki i brzuch
Często są również obecne:
- Hiperlipidemia (głównie zwiększenie stężenia cholesterolu całkowitego lub nawet triglicerydemii)
- Nadkrzepliwość krwi: ryzyko zakrzepicy zatorowej
Aby móc mówić o zespole nerczycowym, obecność białek w moczu musi mieć pochodzenie kłębuszkowe, to znaczy wyraz poważnej zmiany przepuszczalności ściany naczyń włosowatych kłębuszków.
Funkcje kłębuszków nerkowych i nerek
Nefron jest funkcjonalną jednostką nerki, czyli najmniejszą formacją anatomiczną zdolną do wykonywania wszystkich funkcji, do których należy narząd. Każdy z dwóch milionów nefronów mniej więcej obecnych w każdej z dwóch nerek jest podzielony na dwa składniki:
- trzon nerkowy lub Malpinghi (kłębuszek + torebka Bowmana): odpowiedzialny za filtrację
- system rurowy: odpowiedzialny za resorpcję i wydzielanie
które realizują trzy podstawowe procesy:
- filtracja: zachodzi w kłębuszkach, wysoce wyspecjalizowanym systemie kapilarnym, który pozwala wszystkim małym cząsteczkom krwi przejść, przeciwstawiając się jedynie przejściu większych białek i elementów korpuskularnych (czerwone, białe i komórki trombocytów). Większe białka nie przechodzą przez problemy fizyczne, mniejsze są odrzucane przez obecność ujemnych ładunków elektrycznych
- reabsorpcja i wydzielanie: występują w układzie rurowym w celu ponownego wchłonięcia nadmiernie filtrowanych substancji (np. glukozy, której organizm nie może utracić z moczem) i zwiększenia wydalania substancji filtrowanych w niedostateczny
W obecności zespołu nerczycowego występuje utrata selektywności bariery kłębuszkowej, zarówno pod względem wielkości cząsteczkowej, jak i ładunku elektrycznego: w konsekwencji ważne ilości białka są tracone z moczem.
objawy
Obrzęk jest najbardziej charakterystycznym objawem i objawem klinicznym zespołu nerczycowego.
Podskórnie i miękko, początkowo umiejscowiony w okolicy okołooczodołowej, szczególnie rano, obrzęk ma tendencję do rozciągania się na inne obszary, takie jak grzbiet stóp, obszar przedkrzyżowy i brzuch, lub do uogólnienia (anasarca) z wodobrzuszem i wysiękiem opłucnowym i / lub osierdzie. Ewolucja obrzęku jest odczuwalna dzięki codziennej ocenie masy ciała: im bardziej wzrasta, tym większe jest gromadzenie się płynów w przestrzeniach śródmiąższowych.
Obecność piany w moczu to znak związany z białkomoczem. Ciemne, herbaciane lub coca-cola moczu są typowe dla zespołu nerczycowego, stan podobny do poprzedniego, ale także charakteryzujący się utratą czerwonych krwinek z moczem.
Utrata białek w moczu, w szczególności immunoglobulin, może być związana ze zwiększoną podatnością na infekcje. Pacjent może czuć się słaby, asteniczny, wydaje się być kachektyczny tylko w najcięższych i obecnie rzadkich przypadkach.
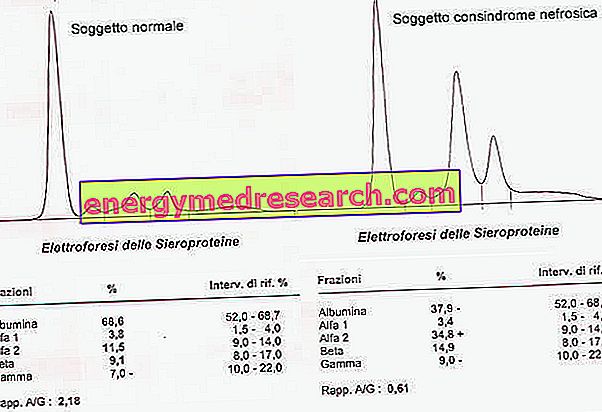
Elektroforeza białek w surowicy pokazuje, oprócz redukcji albuminy, wzrost globulin α2 i globulin.
Przyczyny i klasyfikacja
W zależności od jego pochodzenia, zespół nerczycowy jest przede wszystkim rozróżniany między pierwotnym i wtórnym; w pierwszym przypadku jest to ekspresja chorób nerek, w drugiej choroby ogólnoustrojowej lub w każdym przypadku dotyczy innych narządów oprócz nerek.
Pierwotne lub prymitywne formy zespołu nerczycowego (diagnoza jest histologiczna i dlatego wymaga biopsji nerek):
- Glomerulopatia przy minimalnych obrażeniach
- Błony kłębuszkowe zapalenie nerek
- Ogniskowa segmentalna stwardnienie kłębuszków nerkowych
- Zapalenie proliferacyjne kłębuszkowego zapalenia nerek
Wtórne formy zespołu nerczycowego:
- Choroby metaboliczne: cukrzyca; amyloidoza
- Choroby immunologiczne: toczeń rumieniowaty układowy; Plamica Schonleina-Henocha, guzkowe zapalenie tętnic, zespół Sjogrena, Sarkoidoza
- Nowotwory: białaczki, chłoniaki, szpiczak mnogi; Raki (płuca, żołądek, jelita grubego, piersi, nerki); czerniak
- Toksyczność nerkowa: sole złota, penicylamina, niesteroidowe środki przeciwzapalne; Lit, Heroina
- Alergeny: ukąszenia owadów; Ukąszenie węża; Surowica antytoksynowa
- Choroby zakaźne
- Bakterie: pozakaźne zapalenie kłębuszków nerkowych; z zainfekowanego zastawki; bakteryjne zapalenie wsierdzia, lue
- Wirusowe: wirusowe zapalenie wątroby typu B i C, HIV, Epstein-Barr, Herpes zooster
- Protozoary: malaria
- Helmints: schistosomy, filarias
- Członkowie rodziny: zespół Alporta, choroba Fabry'ego
- Inne: Toksyczność ciąży (stan przedrzucawkowy); Nadciśnienie złośliwe
U małych dzieci zespół nerczycowy jest spowodowany w 90% przypadków przez zapalenie kłębuszków nerkowych z minimalnymi zmianami lub przez ogniskową i segmentarną stwardnienie kłębuszków nerkowych. Odsetek ten spada do 50% u dzieci powyżej 10 lat.
U dorosłych zespół nerczycowy jest częściej spowodowany błoniastym zapaleniem kłębuszków nerkowych, a następnie występuje ogniskowa i segmentarna stwardnienie kłębuszków nerkowych i zapalenie kłębuszków nerkowych przy minimalnym urazie. Około 30% dorosłych z zespołem nerczycowym ma chorobę ogólnoustrojową (cukrzyca, amyloidoza, toczeń rumieniowaty układowy lub nowotwory, zwłaszcza okrężnicy lub płuc).
W wieku dziecięcym zespół nerczycowy występuje częściej u mężczyzn, natomiast w wieku dorosłym częstość występowania między obiema płciami jest jednolita.
Jak pojawiają się objawy i powikłania zespołu nerczycowego?
Zwiększona przepuszczalność ścian naczyń włosowatych kłębuszków
↓
Przeniesienie białka do moczu (białkomocz)
↓
Redukcja białek osocza (hipoproteinemia lub hipoprotidemia lub hipoalbuminemia)
_______________________ | _______________________
| Redukcja onkotycznego lub koloidowo-osmotycznego ciśnienia krwi ↓ Wygląd nakładających się obrzęków + hipowolemii ↓ Zmniejszenie przepływu krwi przez nerki ↓ Zwiększone wydzielanie reniny z aktywacją układu renina-angiotensyna i zwiększone uwalnianie aldosteronu ↓ zatrzymanie soli i wody oraz nasilenie obrzęków + możliwe łagodne nadciśnienie + wzrost współczynnika filtracji kłębuszkowej ↓ zużycie nefronów z powodu przeciążenia funkcjonalnego | | Zwiększona kompensacyjna synteza lipoprotein w wątrobie + utrata moczu niektórych czynników regulujących metabolizm lipidów ↓ Hiperlipidemia (wzrost wartości triglicerydów, LDL i VLDL w osoczu) ↓ Lipiduria (zwiększone stężenie lipidów w moczu) + Zwiększone ryzyko sercowo-naczyniowe przy przyspieszonej miażdżycy |
W obecności zespołu nerczycowego głównym białkiem występującym w moczu jest albumina (selektywny białkomocz); jednakże inne białka osocza (nieselektywny białkomocz), takie jak transferyna, inhibitory krzepnięcia i nośniki hormonalne mogą również występować w różnym stopniu; utrata tych elementów wyjaśnia możliwe powikłania patologii (niedożywienie, infekcje, zakrzepica, niedokrwistość, osłabienie). Na przykład, w odpowiedzi na redukcję białek osocza, wątroba wytwarza dużą ilość fibrynogenu. Jeśli dodamy do tego utratę nerek antytrombiny III i innych czynników przeciwzakrzepowych, pojawia się obraz nadkrzepliwości, który często występuje w zespole nerczycowym. Powikłaniem nadkrzepliwości jest możliwa zakrzepica żyły nerkowej, oprócz ogólnego wzrostu ryzyka sercowo-naczyniowego. Utrata transferyny ułatwia natomiast niedokrwistość, podczas gdy zmniejszenie IgG i niektórych czynników dopełniacza, takich jak Properdina, zwiększa wrażliwość na infekcje. Brak globuliny wiążącej cholekalcyferol prowadzi do zmiany metabolizmu witaminy D3 ze zmniejszoną absorpcją jelitową wapnia i wtórną nadczynnością przytarczyc.
terapia
Wybór terapii zależy oczywiście od choroby, której konsekwencją i wyrazem jest zespół nerczycowy.
Ogólnie leczenie obejmuje podawanie leków moczopędnych, prawdopodobnie związanych z infuzją ludzkiej albuminy; to podejście ma na celu zmniejszenie obrzęków. Wśród leków przydatnych w przeciwdziałaniu białkomoczowi przypominamy inhibitory ACE, szczególnie wskazane w przypadkach zespołu nerczycowego związanego z nadciśnieniem. Ewentualne zmiany metabolizmu lipidów można skorygować, przyjmując leki obniżające poziom lipidów, takie jak statyny. Wzrost ryzyka zakrzepowego można skorygować za pomocą leków przeciwzakrzepowych. Jeśli zespół nerczycowy jest wyrazem chorób zapalnych lub etiologii autoimmunologicznej, pacjent może odnieść korzyści z leków immunosupresyjnych (cyklosporyny) i steroidowych leków przeciwzapalnych (kortykosteroidów).
Jest to związane z leżeniem w łóżku, ogólnym ograniczeniem przyjmowania płynów, przyjmowaniem diety hiposodycznej i hipolipidycznej oraz powstrzymywaniem się od leków, które mogą pogorszyć uszkodzenie nerek związane z zespołem nerczycowym (środki kontrastowe, antybiotyki i NLPZ, takie jak ibuprofen, naproksen i celekoksyb).



