ogólność
Przeszczep serca to zabieg chirurgiczny mający na celu zastąpienie serca, które nie jest bardziej skuteczne niż osoba ze zdrowym sercem od niedawno zmarłego dawcy.

Jeśli operacja i regeneracja przebiegają sprawnie, dzięki przeszczepowi pacjent znacząco poprawia jakość swojego życia (w porównaniu z wcześniejszą interwencją) i może powrócić do wykonywania różnych czynności, od pracy do fizycznej.
Co to jest przeszczep serca?
Przeszczep serca to operacja, która ma zastąpić poważnie uszkodzone serce innym zdrowym sercem, pochodzącym od niedawno zmarłego dawcy.
Dawca nie jest wybierany losowo, ale musi mieć wspólne, z biorcą, grupą krwi i wielkością serca. Wszystko to, jak zobaczymy później, zmniejsza dostępność przeszczepialnych narządów i wydłuża czas oczekiwania.
Operacja przeszczepu serca jest bardzo delikatna i nie bez możliwych komplikacji. Jednak u pacjentów z ciężko chorymi sercami może to być jedyne realne rozwiązanie terapeutyczne.
W JAKI SPOSÓB WSPÓLNE JEST PRZESZCZEPIANIE SERCA?
Ponieważ trudno jest znaleźć odpowiednich dawców dla wszystkich, którzy potrzebują zdrowego serca, prośby o przeszczep przekraczają i są zdecydowanie dostępne. W 2013 r. We Włoszech przeprowadzono 219 interwencji wobec 696 pacjentów oczekujących na nowe serce.
Zwykle biorcami przeszczepu są dorośli, ale w niektórych przypadkach możliwe jest, że interwencja jest również przeprowadzana na dzieciach.
Kiedy uciekasz
Kiedy serce osoby jest poważnie uszkodzone i nie „działa”, jak powinno, nazywa się to niewydolnością serca .
Osoby z ciężką niewydolnością serca są idealnymi kandydatami do przeszczepu serca, ponieważ jest to jedyne skuteczne leczenie terapeutyczne.
Ale jakie są przyczyny niewydolności serca, które sprawiają, że przeszczep serca jest niezbędny?
PRZYCZYNY NIEWYSTARCZANIA KARTY
Niewydolność serca występuje z kilku powodów; główne to:
- Choroba wieńcowa . Tętnice wieńcowe to naczynia krwionośne odżywiające mięsień sercowy (mięsień sercowy). Jeśli zawodzi dostawa krwi i tlenu, miokardium umiera.
- Kardiomiopatie . Jest to termin ogólny, który odnosi się do chorób mięśnia sercowego, które mogą zmienić anatomię i sprawność serca.
- Wady zastawki serca . Zastawki serca są cztery i precyzyjnie regulują przepływ krwi między przedziałami serca oraz między aferentnym i odprowadzającym sercem a naczyniami krwionośnymi.
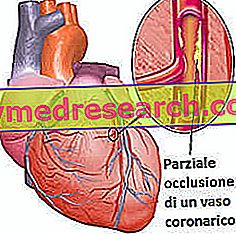
Rycina: zaburzenia wieńcowe (tętnice wieńcowe) mogą być tak głębokie, że wymagają przeszczepu serca. Wrodzone wady serca . Te anatomiczne wady obecne od urodzenia stanowią główną przyczynę przeszczepu serca u młodych i bardzo młodych pacjentów.
Ryzyko transakcji
Przeszczep serca jest bardzo delikatną operacją i nie bez komplikacji.
Kilka zaburzeń, nie wszystkie, powstaje z powodu przyjmowania leków immunosupresyjnych ; leki te są niezbędne dla przeszczepionego osobnika, ponieważ osłabiają układ odpornościowy, zmniejszając ryzyko odrzucenia nowego wszczepionego serca.
Poniższa lista zawiera najczęstsze powikłania po przeszczepie serca:
- Odrzucenie narządu
- Niepowodzenie przeszczepu
- zakażenia
- Wady naczyń tętniczych połączonych z sercem
- guzy
- Niewydolność nerek
ODRZUCENIE ORGANU
Odrzucenie następuje, gdy przeszczepiony układ odpornościowy człowieka atakuje wszczepiony narząd, ponieważ uważa go za obcy dla organizmu.
Niebezpieczeństwo odrzucenia zmniejsza się z czasem, ale niestety nigdy się nie kończy. Dlatego przyjmowanie leków immunosupresyjnych i okresowych kontroli staje się dla tych, którzy przeszli przeszczep (serce lub inny narząd), normalną rutyną.
Istnieją dwie formy odrzucenia: ostre, jeśli występują krótko po zabiegu; przewlekłe, jeśli ujawnia się miesiące lub lata po operacji.
Objawy odrzucenia serca:
- Zadyszka
- Wysoka gorączka
- Zatrzymywanie wody (opuchnięte dłonie i stopy)
- Poczucie zmęczenia
- kołatanie serca
- Przyrost masy ciała
TRANSPLANT FAILURE
Awaria przeszczepu oznacza sytuację, w której nowo wszczepione serce nagle przerywa bicie serca lub nawet nie rozpoczyna działania. W takich okolicznościach pacjent jest w poważnym niebezpieczeństwie.
Niewydolność przeszczepu może wystąpić lub ponieważ serce dawcy w chwili śmierci doznało niewidocznych, ale krytycznych uszkodzeń lub dlatego, że naczynia krwionośne (doprowadzające i odprowadzające względem serca) nie są prawidłowo połączone.
ZAKAŻENIA
Przeszczepione osobniki są narażone na infekcje bakteryjne, grzybicze i wirusowe, ponieważ mechanizmy immunologiczne są osłabione przez przyjmowanie leków immunosupresyjnych.
Najczęstsze zakażenia bakteryjne wśród pacjentów to te, które wpływają na płuca, powodując wszystkie objawy zapalenia płuc . Antybiotyki podaje się, aby im zapobiec.
Najczęstsze zakażenia grzybicze są inwazyjne; powodują gorączkę, ból w klatce piersiowej, duszność i zawroty głowy; zapobiegają im leki przeciwgrzybicze .
Wreszcie, najczęstszymi zakażeniami wirusowymi są zakażenia wirusami cytomegalii ; w celu ich zapobiegania zaleca się przyjmowanie leków przeciwwirusowych, zwłaszcza w pierwszych miesiącach po zabiegu.
WADY NACZYŃ TĘTNICZYCH
Naczynia tętnicze połączone z przeszczepionym sercem mogą gęstnieć (zwężając wewnętrzne światło naczynia) i twardnieć. Ten proces modyfikacji jest stopniowy i trwa długo: według angielskiego źródła, jeden pacjent cierpi na to zaburzenie co 12, rok po operacji i jeden pacjent co trzy po pięciu latach od operacji.
Przyczyny tego powikłania są różne: na początku może wystąpić tymczasowe odrzucenie serca lub przemijająca infekcja.
NOWOTWORY
Wydaje się, że ponownie ze względu na leki immunosupresyjne pacjenci po przeszczepach są bardziej narażeni na nowotwory skóry i chłoniaki (tj. Guzy komórek limfatycznych). Z tego powodu zaleca się unikanie długotrwałej ekspozycji na promienie ultrafioletowe ze słońca lub sztucznych lamp.
AWARIA DZIECKA
Przez niewydolność nerek rozumiemy drastyczne zmniejszenie zdolności funkcjonalnej jednej lub obu nerek.
Objawy niewydolności nerek:
- zmęczenie
- Zatrzymywanie wody (np. Spuchnięte dłonie i stopy)
- Zadyszka
- nudności
- Krew w moczu
przygotowanie
Jak przygotować się do interwencji
Ponieważ dostępność przeszczepialnych serc nie spełnia wszystkich wymagań, konieczne jest wybranie spośród różnych pacjentów z niewydolnością serca tych najbardziej odpowiednich do przeszczepu.
Ośrodki transplantacyjne są odpowiedzialne za stworzenie listy oczekujących, która przeprowadza długą serię testów na kandydatach, którzy potrzebują nowego serca.
Kontrole są bardzo rygorystyczne i oceniają nie tylko stopień niewydolności serca danej osoby, ale także jego zdolności umysłowe, środowisko, w którym żyje, możliwe uzależnienia od narkotyków, alkohol lub palenie itd. Nic dziwnego, że za te oceny odpowiada zespół złożony z różnych postaci: chirurgów, kardiologów, pracowników socjalnych i psychologów.
Po umieszczeniu pacjenta na liście oczekujących będzie musiał poczekać na swoją kolej, uważając, aby być gotowym, gdy zostanie wezwany do przeszczepu.
W JAKI SPOSÓB WPŁYW W LISTĘ OCZEKIWANIA?
Pierwszy kontakt między pacjentem a ośrodkiem przeszczepu odbywa się za pośrednictwem lekarza prowadzącego, który po dokładnym badaniu ocenia, czy mogą istnieć warunki do przeszczepu serca.
W tym momencie zespół ekspertów z ośrodka przeszczepów przekaże pacjentowi następujące kontrole:
- Badania krwi, badania moczu i badania przesiewowe w kierunku raka . Są one używane do oceny stanu zdrowia potencjalnego kandydata i do zrozumienia, czy może on wytrzymać przeszczep serca. Wykluczają z listy oczekujących poważne zakażenia, takie jak AIDS lub bycie (stany) z rakiem. Przemijająca infekcja może tymczasowo wykluczyć pacjenta.
- Kontrola ciśnienia krwi . Opisuje stan zdrowia pacjenta. Jest to dodatkowe dane, które służą do zrozumienia, w jaki sposób jednostka zareaguje na interwencję.
- Badanie radiologiczne klatki piersiowej . Wszystkie zdjęcia rentgenowskie, rezonans magnetyczny i tomografia komputerowa pokazują wygląd serca, płuc i organów klatki piersiowej. Ponownie wyjaśniają problemy z sercem pacjenta i podkreślają wszelkie inne zaburzenia lub anomalie.
- Szczegółowe kontrole serca . Są to badania takie jak angiografia wieńcowa i elektrokardiogram. Te, opisujące dogłębnie stan zdrowia serca, definitywnie ustalają, czy przeszczep jest jedynym skutecznym lekarstwem.
- Ocena psychologiczna i społeczna . Pierwszy ocenia, czy potencjalny kandydat jest stabilny psychicznie, czy zna konsekwencje przeszczepu serca i czy może zająć się własną osobą. Drugi bada otoczenie społeczne, w którym żyje pacjent: obecność rodziny i bliskich przyjaciół, chętnych do pomocy podmiotowi, jest niezbędna do powrotu na listę oczekujących.
- Ocena wszelkich zależności . Nie obejmują uzależnienia od alkoholu, narkotyków i palenia na liście oczekujących. Rzucenie palenia może zostać umieszczone na liście kandydatów.
Jeśli wszystkie te oceny są pozytywne (tzn. Na korzyść interwencji), pacjent zostanie umieszczony na liście oczekujących.
W jakich sytuacjach jesteś wykluczony z listy oczekujących?
- Wiek powyżej 65 lat
- Poważne choroby zakaźne, takie jak AIDS
- Ciężka niewydolność nerek związana z problemami z sercem
- Guz w dowolnej części ciała
- Uzależnienie od narkotyków, alkoholu i palenia
- Niestabilność psychiczna
- Brak rodziny lub bliskich przyjaciół, którzy mogliby śledzić pacjenta, gdyby to wymagało pomocy
W JAKI SPOSÓB CZEKA NA TRANSPLANT?
Czas oczekiwania może się wahać od kilku tygodni do miesięcy; nawet w najbardziej niefortunnych przypadkach pacjent może umrzeć przed otrzymaniem wezwania.
Główne czynniki wpływające na czas oczekiwania to:
- Grupa krwi biorcy, która musi być zgodna z grupą krwi dawcy (zgodność z krwią). Istnieją rzadsze grupy krwi niż inne, co ma decydujący wpływ na dostępność.
- Serca o podobnej wielkości, między biorcą a dawcą. Osoba o wzroście 190 cm nie ma serca odpowiedniego dla osoby 170 cm lub dziecka.
- Liczba pacjentów na liście oczekujących i zajmowanych pozycji . Lokalizacja zależy od ciężkości niewydolności serca.
Niektórzy pacjenci oczekujący na przeszczep, jeśli cierpią na ciężką niewydolność serca, mogą przejść tymczasową interwencję terapeutyczną, znaną jako urządzenie wspomagające komorę (VAD).
POŁĄCZENIE Z CENTRUM PRZENOSZENIA
Po wprowadzeniu na listę połączenie z centrum transplantacji może odbyć się o każdej porze dnia. Dlatego dobrze jest zawsze być gotowym do rozmowy i nie zwlekać, ponieważ każda mijająca minuta jest ważna. W rzeczywistości serce do przeszczepienia, nawet jeśli jest dobrze zachowane, staje się bezużyteczne po 5-6 godzinach.
Po rozmowie dobrze jest postępować zgodnie z zaleceniami lekarza, aby nic nie jeść ani nie pić, ponieważ operacja jest wykonywana w znieczuleniu ogólnym.

Rysunek: torba używana do transportu narządów.
Po wejściu do szpitala pacjent musi szybko sprawdzić stan zdrowia (pomiar ciśnienia krwi, temperatury itp.), Aby mieć pewność, że wszystkie warunki są niezbędne.
procedura
Przeszczep serca to bardzo delikatny zabieg chirurgiczny, który należy wykonać w znieczuleniu ogólnym w ciągu 4 godzin od usunięcia od dawcy.
Zespół lekarzy i ekspertów, którzy zajmują się przeszczepem i podążają za pacjentem podczas pobytu po interwencji, składa się z różnych postaci, wszystkie równie ważne:
- Anestezjolog
- chirurg
- Specjalista pielęgniarstwa w dziedzinie przeszczepów
- Lekarz kardiolog
- fizjoterapeuta
- psycholog
- Pracownik socjalny
OGÓLNA ANESTEZJA

Podawanie tych leków, przeprowadzane dożylnie i / lub przez inhalację, następuje przed i podczas trwania zabiegu.
Pod koniec operacji leczenie farmakologiczne zostaje przerwane, aby umożliwić pacjentowi odzyskanie przytomności.
JAK TO DZIAŁA
Najpierw chirurg wcina się w klatkę piersiową i delikatnie oddziela mostek, aby mieć swobodny dostęp do serca.
Po wykonaniu tego przerywa połączenia między naczyniami krwionośnymi i sercem, usuwa je bardzo ostrożnie i łączy pacjenta z tak zwaną maszyną płuco-serce . Maszyna płuco-serce zajmuje miejsce bijącego serca, gwarantując dotlenienie krwi i jej krążenie.
W końcu wstawia „nowe” serce, łączy je ze wszystkimi różnymi naczyniami krwionośnymi zaczynającymi się od aorty, oczekuje na wznowienie rytmu i tylko w tym momencie zamyka klatkę piersiową szwami.

Rysunek: otwarcie klatki piersiowej
Jeśli serce nie uruchamia się niezależnie, chirurg może wywołać niewielki wstrząs elektryczny jako bodziec.
Ważne jest, aby pamiętać, że małe rurki są przeznaczone do drenażu pęcherza i klatki piersiowej.
Przeszczep serca, z wyjątkiem powikłań, wymaga 3 do 5 godzin na jego wykonanie.
regeneracja
Pod koniec operacji pacjent przebywa na oddziale intensywnej opieki przez kilka dni, aby zobaczyć, jak reaguje na przeszczep. Jeśli nie powstaną żadne komplikacje, zostaje przeniesiony na oddział szpitalny, gdzie spędzi co najmniej dwa tygodnie. W tym czasie personel medyczny, oprócz stałego monitorowania zdrowia biorcy przeszczepu, poinstruuje przeszczep, jak dbać o siebie, po wypisaniu ze szpitala.
Dlatego pacjent nauczy się, jak przyjmować leki, kiedy powrócić do umiarkowanego wysiłku fizycznego, co jest dobre, aby tego uniknąć.
SPRAWDZENIA OKRESOWE
Działania niepożądane immunosupresyjne:
- Wrażliwość na infekcje
- osteoporoza
- Osłabienie mięśni
- nudności
- wymioty
- wrzody
- bezsenność
- Niewyraźne widzenie
- Przyrost masy ciała
- Migotanie w rękach
- trądzik
W przypadku przeszczepu serca, zwłaszcza w pierwszych trzech miesiącach, badania krwi, echokardiogramy, elektrokardiogramy, biopsje serca i radiogramy klatki piersiowej staną się normalną rutyną. Z drugiej strony delikatność interwencji tego wymaga.
NARKOTYKI
Przyjmowanie leków immunosupresyjnych rozpoczyna się po operacji i trwa przez całe życie, ponieważ ryzyko odrzucenia narządu, jak już wspomniano, nigdy nie zanika całkowicie.
Na początku leczenia pacjenta śledzi personel medyczny; po czym jednak musi stać się niezależny i sam zarządzać leczeniem farmakologicznym. To wyjaśnia, dlaczego istnieje również ocena psychologiczna kandydatów na liście oczekujących.
Dawki są zwykle podwyższone tylko w ciągu pierwszych kilku miesięcy; wtedy, jak tylko lekarz uzna to za stosowne, będą stopniowo zmniejszane.
WYNIKI
Przeszczep serca, jeśli się powiedzie, znacząco poprawia jakość życia pacjentów.
W rzeczywistości pacjenci mogą nawet wrócić do pracy i ćwiczyć umiarkowaną aktywność fizyczną.
Przeciwnie, jeśli pojawią się komplikacje, realne rozwiązania są nieliczne iz małym prawdopodobieństwem powodzenia: jeśli wystąpi wada serca, można podjąć próbę korekcyjną lub wykonać drugi przeszczep serca, jeśli dostępny jest inny narząd.
Liczba przeszczepów serca we Włoszech (2013):
- 219 biorców przeszczepów serca, z 696 pacjentów na liście oczekujących
- Średni czas oczekiwania przed otrzymaniem nowego serca wynosił 28 miesięcy
- Śmiertelność pacjentów na liście oczekujących wynosiła 6, 1%
- Wskaźnik przeżycia, rok po zabiegu, wynosi 88%; po trzech latach, o 80%; po 5 latach, o 73%
- Liczba autoryzowanych ośrodków transplantacji serca: 17