ogólność
Niedokrwistość megaloblastyczna jest chorobą hematologiczną charakteryzującą się obecnością megaloblastów w szpiku kostnym i krwi obwodowej. W erytropoezie (linia różnicowania i dojrzewania serii czerwonych krwinek) megaloblasty są dużymi prekursorami erytroidów .

Wyraźny wzrost ( megaloblastoza ) wskazuje na zmienioną syntezę DNA, klasycznie wtórną do niedoboru witaminy B12 lub kwasu foliowego . Obie te substancje są niezbędne do produkcji czerwonych krwinek, a ich niedobór powoduje dojrzałą wadę tych elementów (w szczególności cytoplazma jest nadmierna w stosunku do jądra). W rezultacie elementy te gromadzą się w szpiku kostnym, powodując megaloblastozę, podczas gdy we krwi obwodowej występuje makrocytoza, z czerwonymi krwinkami (lub erytrocytami) o większej wielkości niż norma.
Obraz kliniczny niedokrwistości megaloblastycznej może być również poparty wieloma innymi stanami patologicznymi, wrodzonymi lub nabytymi, nagromadzonymi przez defekt w dojrzewaniu prekursorów erytroidalnych, co uniemożliwia końcowe różnicowanie erytrocytów.
Niedokrwistość megaloblastyczną rozpoznaje się za pomocą badania krwi, mającego na celu ocenę, w szczególności, średniej objętości krwinek czerwonych krwinek ( MCV ) i innych wskaźników erytrocytów .
Leczenie niedokrwistości megaloblastycznej zawsze zależy od przyczyny: jeśli obraz hematologiczny jest związany z niedoborem witaminy B12 lub kwasu foliowego, wskazane jest przyjmowanie suplementów opartych na tych elementach i korekta diety .
Co
Megaloblasti: co to jest?
Megaloblasty są komórkami progenitorowymi elementów serii czerwonych krwinek. Elementy te są zwykle obecne w szpiku kostnym i są tak nazywane ze względu na ich duży rozmiar.
Co to jest niedokrwistość megaloblastyczna?
Niedokrwistość megaloblastyczna obejmuje niejednorodną grupę chorób charakteryzujących się obecnością megaloblastów (niedojrzałych komórek progenitorowych makrocytów) i makrocytów (czerwonych krwinek większych niż normalnie, między 9-12 µm) we krwi.
Niedokrwistość megaloblastyczna jest spowodowana defektem w dojrzewaniu prekursorów erytroidalnych (tak zwana seria czerwonych krwinek), która zapobiega terminalnemu różnicowaniu erytrocytów. W rezultacie elementy te gromadzą się w szpiku kostnym, co powoduje stan megaloblastozy .
Podsumowując, obraz hematologiczny niedokrwistości megaloblastycznej charakteryzuje się:
- Makrocyty we krwi obwodowej (w krążeniu można również znaleźć megalocyty, tj. Czerwone krwinki o średnicy większej niż 14 µm) -> Macrocytoza
- Nadmierne megaloblasty w szpiku kostnym -> Megaloblastoza
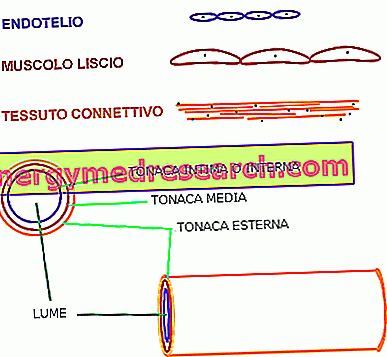
Czerwone krwinki: kluczowe punkty
Aby prawidłowo zająć się tą patologią, należy krótko przypomnieć niektóre kluczowe punkty dotyczące struktury i normalnego rozmiaru CZERWONYCH GLOBULATÓW (lub erytrocytów ).
- Czerwone krwinki to komórki krwi, które przenoszą tlen z płuc do tkanek. Aby mogli najlepiej spełniać swoją funkcję, muszą mieć kształt dysku dwuwklęsłego o spłaszczonym rdzeniu i odpowiednich wymiarach. Gdy są większe niż normalnie, erytrocyty nazywane są makrocytami (lub megalocytami ).
Szczegółowo, w oparciu o rozmiar czerwonych krwinek, można odróżnić:
- Normocytoza : czerwone krwinki mają normalną wielkość, tj. Mają średnicę równą 7-8 mikrometrów (µm).
- Mikrocytoza : charakteryzuje się mikrocytowymi erytrocytami, tj. Mniejszymi niż norma;
- Macrocytoza : jest stanem przeciwnym do mikrocytozy, w której erytrocyty mają większą średnicę niż normalnie, w zakresie 9-12 µm. Megalocyty są krwinkami czerwonymi nawet większymi niż makrocyty (średnica większa niż 14 µm).
Cechy fizyczne czerwonych krwinek określają wskaźniki czerwonych krwinek . W analizie laboratoryjnej najbardziej przydatnym parametrem chemii krwi, który określa, czy czerwone krwinki są normalne, zbyt duże lub zbyt małe, jest średnia objętość krwinki ( MCV ). Z definicji makrocytoza (tj. Obecność we krwi makrocytów ) istnieje, gdy średnia objętość komórek (MCV) jest większa niż 95 femtolitrów (fL) ; w niedokrwistości megaloblastycznej parametr ten jest zawarty lub nawet większy niż zakres od 100 do 150 fL.
Przyczyny i czynniki ryzyka
Niedokrwistość megaloblastyczna jest podtrzymywana przez niedobór lub nieprawidłowe stosowanie witaminy B12 lub kwasu foliowego, ale liczne warunki, wrodzone lub nabyte, połączone defektami syntezy puryn lub pirymidyn, mogą określić ten obraz hematologiczny.
Niedokrwistość megaloblastyczna wskazuje zatem na nieskuteczną hematopoezę dotyczącą linii komórkowej czerwonych krwinek, aw szczególności charakteryzuje się opóźnieniem w syntezie DNA .
Obejmuje to asynchronię matrycy nukleocytoplazmatycznej prekursorów erytroidalnych (od proeritroblastu do retikulocytu), czyli komórek szpiku kostnego, z których pochodzą czerwone krwinki, o zwiększonych wymiarach, z nadmierną cytoplazmą względem jądra.
W szpiku kostnym obserwuje się zatem nieskuteczną cytogenezę i wczesną śmierć komórek, tak więc w niedokrwistościach megaloblastycznych komórki erytroidalne wytwarzane na poziomie kości są w znacznym stopniu niszczone, bez możliwości dotarcia do strumienia krążenia. W przypadku morfologii stwierdza się ją w związku z niedokrwistością makrocytową .
Niedokrwistość megaloblastyczna: jakie są przyczyny?
Klasycznie przyczyny niedokrwistości megaloblastycznej dzielą się na dwie duże grupy w oparciu o niedobór czynnika odpowiedzialnego za obraz hematologiczny, tj .:
- Niedokrwistość z niedoboru kwasu foliowego ;
- Niedokrwistość z niedoboru witaminy B12 (kobalamina) ;
W niektórych przypadkach niedobór witamin jest mieszany. Kwas foliowy i witamina B12 mają zasadnicze znaczenie dla prawidłowej syntezy krwinek czerwonych, zwłaszcza gdy występuje szybki obrót (jak w szpiku kostnym) i w przewodzie pokarmowym; ich deficyt może wynikać z:
- Słaba lub źle zbilansowana dieta (zmniejszone spożycie kwasu foliowego i witaminy B12):
- Nadużywanie alkoholu (lub przewlekły alkoholizm)
- niedożywienie
- Dieta wegetariańska
- Wadliwe wchłanianie dla przyczyn żołądkowych lub jelitowych
- Zapalenie żołądka i jelit, zespoły złego wchłaniania i inne choroby przewodu pokarmowego, w tym choroba Crohna i celiakia
- Tropikalny wlew
- Gastrektomia i resekcje jelita cienkiego
- niedoczynność tarczycy
- twardzina
- Używanie narkotyków (antymetabolity)
- Antagoniści kwasu foliowego, tacy jak inhibitory reduktazy dihydrofolianowej, leki przeciwpadaczkowe, sulfonamidy, metotreksat i podtlenek azotu
- Leki, które zakłócają syntezę DNA (antybiotyk, azatiopryna, tioguanina)
- Terapia antykoncepcyjna
- Inhibitory pompy protonowej, antagoniści receptora H2 i biguanidy
- Zwiększone wymagania
- ciąża
- dializa
- Przewlekła hemoliza i różne choroby hematologiczne
- Niewydolność serca i nerek
- nowotwory
- nadczynność tarczycy
- Wrodzone błędy metabolizmu
- Niedobór transkobalaminy II
Czy wiesz, że ...
Po podaniu znieczulenia podtlenkiem azotu może wystąpić ostra niedokrwistość megaloblastyczna.
Objawy i powikłania
Niedokrwistość megaloblastyczna charakteryzuje się nieprawidłowym wzrostem średniej objętości krwinki czerwonych krwinek (MCV). W tym kontekście, oprócz stwierdzenia megaloblastozy i makrocytozy, średnie stężenie hemoglobiny (Hb) zawarte w krwinkach czerwonych jest niższe niż norma; wynikiem jest zmniejszona zdolność krwi do przenoszenia tlenu.
Niedokrwistość megaloblastyczna obejmuje zmienne obrazy kliniczne, związane z konkretną przyczyną, z której pochodzi: w niektórych przypadkach zaburzenie jest prawie bezobjawowe; innym razem stan ten powoduje obezwładnienie lub naraża życie cierpiącego.
Niedokrwistość megaloblastyczna może objawiać się:
- Bladość skóry (podkreślona szczególnie na poziomie twarzy);
- Zmęczenie i słabość;
- Kruchość paznokci i włosów;
- Utrata apetytu;
- Ból głowy;
- Duszność;
- zawroty głowy;
- kołatanie serca;
- Oszałamiająca;
- Bóle w klatce piersiowej;
- żółtaczka;
- Utrata krwi i skłonność do krwawień;
- Nawracające ataki gorączki;
- drażliwość;
- Postępujące rozdęcie brzucha (wtórne do powiększenia śledziony i powiększenia wątroby);
- niedotlenienie;
- niedociśnienie;
- Problemy z sercem i płucami;
- Uszkodzenie neurologiczne.
Czy wiesz, że ...
Niedobór witaminy B12 prowadzi do specyficznego rodzaju niedokrwistości zwanej „ szkodliwą ”. Niedokrwistość złośliwa jest zatem rodzajem niedokrwistości megaloblastycznej o etiologii autoimmunologicznej.
diagnoza

Jak sformułowano diagnozę niedokrwistości megaloblastycznej?
Niedokrwistość megaloblastyczna występuje w badaniach krwi i można ją podejrzewać ze względu na obecność objawów sugerujących. Czasami jednak odpowiedź może wystąpić całkowicie losowo, ponieważ pacjent jest bezobjawowy. W takim przypadku wskazane jest skonsultowanie się z lekarzem, aby ocenić, czy niedokrwistość megaloblastyczna jest przemijająca lub nie i jaka jest przyczyna problemu.
Po zebraniu informacji anamnestycznych, aby lepiej scharakteryzować niedokrwistość megaloblastyczną, przydatne jest wykonanie następujących badań krwi :
- Całkowita liczba krwinek:
- Liczba czerwonych krwinek (RBC) : liczba erytrocytów jest ogólnie, ale niekoniecznie, zmniejszona w niedokrwistości megaloblastycznej;
- Wskaźniki krwinek czerwonych: parametry te dostarczają przydatnych informacji dotyczących wielkości czerwonych krwinek (niedokrwistości normocytarnych, mikrocytowych lub makrocytowych) oraz ilości Hb w nich zawartej (niedokrwistości normochromowe lub hipochromiczne). Głównymi wskaźnikami erytrocytów są: średnia objętość krwinek czerwonych ( MCV, stosowana do ustalenia średniej wielkości czerwonych krwinek), średnia hemoglobina krwinek średnich ( MCH ) i stężenie hemoglobiny średniej krwinki ( MCHC, pokrywa się ze stężeniem hemoglobiny w pojedynczej czerwonej komórce krwi);
- Liczba retikulocytów : określa liczbę młodych (niedojrzałych) czerwonych krwinek obecnych w krwi obwodowej;
- Płytki krwi, leukocyty i formuła leukocytów ;
- Hematokryt (Hct) : procent całkowitej objętości krwi złożonej z czerwonych krwinek;
- Ilość hemoglobiny (Hb) we krwi;
- Zmienność wielkości czerwonych krwinek (amplituda rozkładu czerwonych krwinek lub RDW, z angielskiej „Red Cell Distribution Width”).
- Badanie mikroskopowe morfologii erytrocytów i, bardziej ogólnie, rozmazu krwi obwodowej;
- Wyszukaj przeciwciała przeciwko komórkom żołądka lub komórkom czynnika anty-wewnętrznego;
- Żelazo w surowicy, TIBC i ferrytyna w surowicy;
- Bilirubina i LDH;
- Wskaźniki stanu zapalnego, w tym białka C-reaktywnego;
- Ocena pH żołądka;
- Endoskopia błony śluzowej żołądka;
- Test Schillinga.
Wszelkie nieprawidłowości stwierdzone podczas definiowania tych parametrów mogą ostrzegać personel laboratoryjny o występowaniu anomalii w krwinkach czerwonych; próbka krwi może zostać poddana dalszej analizie w celu określenia dokładnej przyczyny niedokrwistości megaloblastycznej u pacjenta. W niektórych przypadkach może być konieczne zbadanie próbki pobranej ze szpiku kostnego (biopsja szpiku kostnego). Współczesny niedobór żelaza lub niewielka talasemia może maskować makrocytozę.
leczenie
Leczenie niedokrwistości megaloblastycznej różni się w zależności od przyczyny: zarządzanie odpowiedzialnymi stanami poprawia objawy i zazwyczaj decyduje o rozdzielczości obrazu klinicznego. Należy jednak zauważyć, że niektóre dziedziczne formy niedokrwistości megaloblastycznej są wrodzone, dlatego nie są uleczalne.
Ogólnie rzecz biorąc, lekarz może zalecić doustne przyjmowanie suplementów witaminy B12 i kwasu foliowego w celu zwiększenia produkcji normocytów. W przypadku niedokrwistości megaloblastycznej, w której występuje stan zapalny błony żołądkowej, wskazane może być również stosowanie leków immunosupresyjnych i kortykosteroidów w dużych dawkach.
Jednak w najpoważniejszych przypadkach niedokrwistość megaloblastyczna może obejmować:
- Transfuzje krwi w celu uzupełnienia braku normalnych czerwonych krwinek i uniknięcia powikłań, takich jak niewydolność serca;
- Przeszczep szpiku kostnego lub komórek macierzystych od zgodnych dawców.
Oprócz specyficznych terapii, wielką wagę przykłada się do regularnie ćwiczonej aktywności fizycznej i przyjęcia zdrowej i zrównoważonej diety.