Co to jest?
Torbiel pilonidalna jest zmianą sakularną, która rozwija się w skórze, prawie zawsze w obszarze krzyżowo-krzyżowym, tuż nad rowkiem międzyzębowym.

Torbiele pilonidalne są nieszkodliwe, dopóki nie ulegną zakażeniu i zapaleniu. W przypadku zakażenia torbieli pilonidalnej może ona przerodzić się w ropień, który często jest bardzo bolesny. Ponadto ropa zebrana w jamie może określić początek przetoki.
Każdy może rozwinąć torbiel pilonidalną, ale zmiana jest częstsza u młodych mężczyzn rasy kaukaskiej, w wieku od 15 do 24 lat. W szczególności ludzie, którzy siedzą przez dłuższy czas, np. Kierowcy ciężarówek, są bardziej narażeni na ryzyko urazu. Leczenie i leczenie torbieli pilonidalnych zależy od wielu czynników, w tym od stopnia i przewlekłości choroby. Możliwe jest całkowite wyleczenie, ale jama torbielowata może nawracać nawet po usunięciu chirurgicznym. Nawrót zmiany jest w rzeczywistości częstym zjawiskiem, szacowanym na około 40-50% pacjentów.
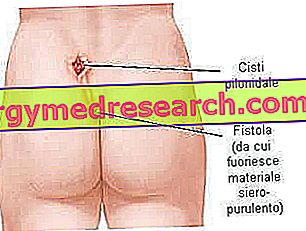
Torbiele, ropień i przetoka
Określenia torbiel, ropień i przetoka pilonidalna odnoszą się do trzech różnych faz choroby pilonidalnej:
- Torbiel pilonidalna to mała niezainfekowana torebka, podobna do małego guzka, bezobjawowa lub lekko bolesna przy badaniu dotykowym. Zmiana może pozostać cicha przez lata lub ewoluować w późniejszych etapach.
- Ropień pilonidalny jest zbiorem ropy pochodzącej z infekcji bakteryjnej jamy torbielowatej. Ta formacja jest większa niż poprzednia i obejmuje ból, zaczerwienienie i inne charakterystyczne objawy zapalenia. Po kilku dniach ropień ulega uszkodzeniu i przetoka z natychmiastową poprawą warunków. Jeśli jednak nie jest odpowiednio leczony, proces zapalny nie zatrzymuje się samoistnie i staje się przewlekły.
- Przetoka pilonidalna jest małym otworem (lub kanałem komunikacyjnym) między zakażoną torbielą a otworem skórnym, który zapewnia ujście na zewnątrz:
objawy
Torbiel pilonidalna jest zmianą, która rozwija się centralnie w dolnej części pleców, na poziomie kości ogonowej, w pobliżu szczeliny pośladków, w odległości około 4-5 cm od odbytu. Niektóre osoby mogą pozostać bezobjawowe przez jakiś czas, zanim zostanie przedstawiony ostry proces zapalny. Choroba objawowa występuje zwykle, gdy torbiel pilonidalna ulega degeneracji do ropnia pilonidalnego: pacjent odczuwa większy dyskomfort, miejscowy obrzęk jest bardziej zauważalny, a obszar jest bolesny w dotyku.
W przypadku zakażenia torbieli pilonidalnej mogą rozwinąć się następujące objawy:
- Objawy zapalenia ropnia: ból, obrzęk, zaczerwienienie i ciepło dotkniętego regionu skóry;
- Wydzielanie ropnego (lub surowiczo-ropnego) materiału, żółtawego i śmierdzącego;
- Gorączka (niezbyt często), ból głowy i ogólne złe samopoczucie.
Objawy te mogą rozwijać się szybko, często w ciągu kilku dni. Ból spowodowany przetoką pilonidalną może być ciężki i prawdopodobnie pogorszy się, jeśli leczenie nie zostanie zastosowane.
Rzadziej torbiel pilonidalna może rozwijać się w innych obszarach ciała, takich jak dłonie, pępek, pacha lub okolice narządów płciowych.
przyczyny
Chociaż istnieje kilka teorii na temat przyczyn choroby pilonidalnej, dziś większość badaczy uważa, że torbiele są nabytymi zmianami (a nie wrodzonymi lub wrodzonymi, jak sądzono w przeszłości); ich początek byłby związany z infekcją mieszka włosowego, który po rozszerzeniu pozwoliłby na zamknięcie włosów. W odpowiedzi na te wrastające włosy rozwija się miejscowa reakcja zapalna, która powoduje tworzenie się torbielowatej struktury.
Nadmierne ciśnienie, tarcie lub powtarzające się urazy w okolicy krzyżowo-kostnej mogą predysponować osoby do rozwoju torbieli lub spowodować podrażnienie istniejącej zmiany pilonidalnej.
Czynniki ryzyka
Niektóre czynniki mogą predysponować do rozwoju torbieli pilonidalnej. Obejmują one:
- Otyłość: osoby otyłe częściej mają nawroty;
- Zajęcia sportowe lub zawodowe wymagające przedłużonej pozycji siedzącej (zwiększają nacisk na okolicę kości ogonowej);
- Słaba higiena i obecność wielu niechcianych włosów;
- Nadmierne pocenie się: wilgotność sprzyja rozwojowi bakterii beztlenowych, które często zakażają torbiele pilonidalne;
- Miejscowe podrażnienie lub uraz, który może powodować zapalenie już istniejącej torbieli lub promować jej początek;
- Nosić ciasne ubranie.
diagnoza
Cystę pilonidalną można zdiagnozować za pomocą prostego badania klinicznego, opartego na charakterystycznych objawach w okolicy kości ogonowej: obecność zewnętrznych otworów, wydzielanie płynnego lub ropnego materiału itp. Obszar ten jest niezwykle bolesny przy badaniu palpacyjnym i często prosty zabieg oddzielenia pośladków w celu zbadania okolicy jest nie do przyjęcia dla pacjenta. Aby zdefiniować diagnozę, przydatne może być również zastosowanie badań krwi i ukierunkowanego USG.
Lekarz może również wykryć obecność następujących stanów:
- gorączka;
- Zwiększone białe krwinki na próbce krwi;
- Zapalenie otaczającej skóry.
Możliwe komplikacje
Powikłania torbieli pilonidalnej mogą obejmować:
- Nawrót torbieli pilonidalnej;
- Tworzenie ropnia i przewlekłe ropienie;
- Zakażenia ogólnoustrojowe;
- Rzadko, jeśli przewlekła torbiel pilonidalna nie jest właściwie leczona, może przerodzić się w raka płaskonabłonkowego skóry.
chirurgiczny
Leczenie torbieli Pilonidal jest chirurgiczne.
Pacjenci, którzy nie mają miejscowego zapalenia, na ogół nie wymagają natychmiastowego leczenia, ale zaleca się ich usunięcie i skrupulatną lokalną higienę. Jeśli zamiast tego infekcja rozwija się na poziomie jamy torbielowej, konieczne jest zastosowanie odpowiedniego leczenia w celu osuszenia lub usunięcia zmiany.
Nacięcie i drenaż torbieli pilonidalnej
Pierwsze podejście terapeutyczne obejmuje zabieg chirurgiczny, który można wykonać w warunkach ambulatoryjnych.
- Po znieczuleniu okolicy znieczuleniem miejscowym lekarz wykonuje małe nacięcie na zakażonym obszarze, aby otworzyć jamę torbielowatą.
- Ropny materiał jest odprowadzany, wszystkie włosy i inne fragmenty nagromadzone w torbieli są usuwane. Rana jest czyszczona roztworem soli fizjologicznej i przykryta sterylną gazą.
- Opatrunki należy wymieniać często, aż do wyleczenia torbieli (około trzy razy w tygodniu).
- Lekarz może przepisać niektóre antybiotyki, takie jak metronidazol i erytromycyna, w celu leczenia zapalenia i uniknięcia ponownego zakażenia bakteryjnego. Często leki przeciwbólowe są przepisywane do leczenia objawowego.
Kontrolę lekarską należy zorganizować w ciągu dwóch dni po zabiegu, aby ocenić, czy rana jest właściwie wygojona i monitorować wszelkie powikłania. Po usunięciu opatrunków rana goi się i zamyka samoistnie w ciągu około czterech tygodni. Większość osób poddanych nacięciu i drenażowi torbieli pilonidalnej nie wymaga żadnego innego leczenia. Utrzymanie rany w czystości i usunięcie wszystkich włosów w okolicy kości krzyżowej może pomóc w zapobieganiu nawrotom.
Wycięcie torbieli pilonidalnej
Jeśli masz torbiel pilonidalną, która często ulega zakażeniu, możesz potrzebować bardziej inwazyjnej operacji, aby usunąć całą tkankę dotkniętą torbielą (skóra, tkanki podskórne i torbiel aż do kości krzyżowej). Wycięcie pozwala na całkowite wyleczenie stanu, ale jest raczej inwazyjną procedurą w porównaniu z prostym nacięciem i drenażem.
Po wycięciu torbieli pilonidalnej lekarz może zdecydować:
- Pozostaw ranę chirurgiczną otwartą (zamykając drugą intencję). W tej opcji rana chirurgiczna pozostaje otwarta, bez przechodzenia do żadnego szwu, tak aby tkanka mogła spontanicznie się zreformować z podstawy w kierunku powierzchni. Proces ten powoduje dłuższy czas gojenia, ale wiąże się z mniejszym ryzykiem nawrotu (nawracające zakażenie torbieli pilonidalnej). Czasami do rany chirurgicznej wkłada się prosty sterylny gazik. Leczenie odbywa się w czasie od 5 do 8 tygodni, podczas których opatrunki muszą być zmieniane przez fachowy personel, średnio co trzy dni.
- Zamknij ranę szwami (zamknięcie w pierwszej kolejności). Po usunięciu torbieli pilonidalnej niektórzy chirurdzy wolą natychmiast zamknąć ranę szwami. Z tą opcją czas leczenia jest szybszy, ale wiąże się z większym ryzykiem nawrotu. Niektórzy chirurdzy wykonują nacięcie na poziomie rowka międzyzębowego, obszaru, w którym gojenie jest szczególnie trudne. Szwy są usuwane po około 10-12 dniach. Czas powrotu do zdrowia po zabiegu może trwać kilka tygodni.
Możliwe powikłania pooperacyjne mogą obejmować miejscowe zakażenie lub słabe gojenie się ran chirurgicznych. Aby uniknąć takich konsekwencji, lekarz lub pielęgniarka dostarczy pacjentowi szczegółowych instrukcji dotyczących postępowania w ranie i przebiegu normalnego procesu gojenia. Konieczne może być również golenie wokół miejsca zabiegu, aby zapobiec przedostaniu się włosów do rany. W fazie pooperacyjnej konieczna jest opieka ambulatoryjna i badania kontrolne, aby zapewnić właściwe gojenie się ran i opanować możliwe powikłania lub nawroty choroby pilonidalnej. Chociaż 40-50% pacjentów może doświadczyć nawrotów choroby pilonidalnej, ogólnie długoterminowe rokowanie jest doskonałe.
Innymi mniej popularnymi interwencjami, które można wykonać w przypadku torbieli pilonidalnych, są:
- Zastrzyki fenolowe;
- Przeszczepy skóry.
profilaktyka
Aby zapobiec ostrym lub nawracającym torbielom pilonidalnym, możesz spróbować:
- Utrzymuj teren w czystości i suchości, skrupulatnie dbając o lokalną higienę;
- Preferuj wygodne ubranie, aby zapobiec ocieraniu się tkanin o skórę;
- Utrzymuj obszar wolny od niechcianych włosów, regularnie używając kremów do depilacji lub depilacji laserowej;
- Unikaj przedłużonej pozycji siedzącej lub nadmiernego powtarzającego się nacisku na obszar kości ogonowej;
- U osób otyłych utrata masy ciała może pomóc zmniejszyć ryzyko nawrotów.




